|
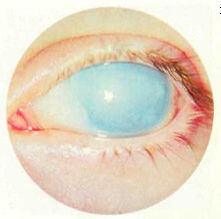
Передний отдел глаза при абсолютной врожденной глаукоме. Глаз резко увеличен, роговая оболочка диффузно мутна, с явлениями дистрофии (глаз слепой).

Буфтальм. Глаз резко увеличен, роговица мутна, дистрофически изменена, эктазирована, васкуляризована.
В поздних стадиях врожденной глаукомы глаз резко увеличен — буфтальм, „бычий глаз", диаметр роговой оболочки может достигать 20 мм, отмечаются тотальное ее помутнение и дистрофические изменения, ширина лимба 5—6 мм, глубина камеры 6—10 мм, переднезадний размер глаза 30 мм и более. Зрительный нерв подвергается атрофии и зрительные функции утрачиваются.
Разумеется, возможности акушера и микропедиатра в родильном доме, педиатра на участке и специалистов-офтальмологов в детских поликлиниках и стационарах, к которым направляют ребенка с подозрением на врожденную глаукому, в отношении установления точного развернутого диагноза врожденной глаукомы могут быть различны, как различно и их техническое оснащение. Тем не менее заподозрить это заболевание с помощью относительно простых приемов должен любой врач.
В процессе обследования больного ребенка в поликлинике, а в дальнейшем в стационаре выясняют прежде всего происхождение гидрофтальма. Различают наследственную и внутриутробную врожденную глаукому. Происхождение заболевания выясняют путем тщательного сбора анамнеза, касающегося нарушений в течении беременности у матери (особенно в первые 2—3 мес) — инфекционных и других заболеваний, приема медикаментов, наличия интоксикаций и других воздействий, которые могли повлиять на плод. Уточняют наличие гидрофтальма и других заболеваний глаз у родственников, а также случаев кровного родства. Выясняют также, когда появились признаки заболевания и какие, проводившееся ранее лечение и его результаты.
Далее составляют представление о форме и стадии заболевания. С этой целью вначале осуществляют наружный осмотр, в процессе которого исследуют состояние век, слезных органов, конъюнктивы, положение, величину и экскурсию глазных яблок. С помощью линейки с миллиметровыми делениями или кератометра измеряют горизонтальный диаметр роговой оболочки, осматривают передний отдел глаза с боковым освещением, комбинированным методом, при возможности — с помощью ручной щелевой лампы. Далее проводят офтальмоскопию. Офтальмотонус в амбулаторных условиях чаще определяют пальпагорно. При этом необходимо помнить, что если пальпация глаза осуществляется в те моменты, когда ребенок кричит, „закатывает" глаза или задерживает дыхание, офтальмотонус может значительно повыситься. Следует выждать момент, когда ребенок ведет себя спокойно или спит. Полученные данные сопоставляют с возрастными нормами. Страница: 1, 2, 3, 4, 5, 6, 7, 8, 9, 10, 11, 12, 13. далее » | 
